Sono cinque le indicazioni del Centro Diagnostico Italiano (CDI) per aggiornare la mappa del rischio e aiutare pazienti e medici a riconoscere il melanoma anche dove non si pensa di cercarlo. A fornirli, in particolare, è Mario Santinami, specialista in chirurgia generale, consulente CDI e direttore della struttura complessa di chirurgia melanoma della Fondazione IRCCS Istituto Nazionale dei Tumori di Milano
IL MELANOMA CHE NON SEMBRA UN MELANOMA
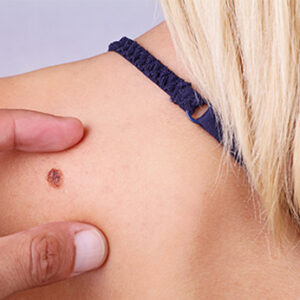
Non tutti i melanomi sono scuri, asimmetrici e a bordi irregolari. Le forme amelanotiche – prive di pigmento, con aspetto rosaceo o color cute – rappresentano fino al 5% dei casi e vengono spesso scambiate per dermatiti, cicatrici o granulomi. Il melanoma ungueale, quello che cresce sotto le unghie, può essere confuso per mesi – a volte anni – con un’ecchimosi o un’infezione micotica. Le localizzazioni mucosali, come la cavità orale o la mucosa genitale, restano quasi sempre escluse dall’autoispezione. Queste forme condividono una caratteristica comune: arrivano alla diagnosi tardi, non per negligenza, ma perché raramente vengono descritte alla popolazione come segnali da riconoscere. È proprio su queste varianti, accanto alla sorveglianza dei nevi più conosciuta, che occorre aumentare l’attenzione.
NON ESISTE UN PAZIENTE-TIPO, ESISTONO FATTORI DI RISCHIO E UN TARGET DI ETÀ, GLI OVER 65
Sul piano clinico, i soggetti con rischio aumentato sono ben identificabili: chi ha molti nevi o nevi atipici, chi ha una storia familiare di melanoma o altri tumori cutanei, chi ha avuto esposizioni prolungate ai raggi UV o scottature solari importanti, chi ha già ricevuto una diagnosi di tumore della pelle, e chi ha un fototipo chiaro ma l’assenza di questi fattori non equivale all’assenza di rischio.
Accanto ai fattori biologici esiste anche un rischio di natura “psicologica” che merita la stessa attenzione: la tendenza a normalizzare le lesioni cutanee. Ad esempio chi ha molti nevi innocui tende a sottovalutare la comparsa o la modifica di una singola lesione e anche chi è in età avanzata tende a ricondurre le alterazioni della pelle all’invecchiamento fisiologico. Un nevo che cambia oltre i 65 anni viene percepito come «macchia senile» molto più facilmente di uno che cambia a 35. Questo meccanismo è tra le cause più frequenti di ritardo diagnostico: riconoscerlo – in sé stessi, nei propri cari e nei propri pazienti – è già una forma importante di prevenzione.
LA PELLE SCURA NON PROTEGGE
La maggiore concentrazione di melanina riduce il rischio relativo di melanoma, ma non lo elimina. Nei fototipi scuri il melanoma si manifesta con maggiore frequenza nelle sedi acrali – palmo della mano, pianta del piede, regione subungueale – aree in cui la pigmentazione cutanea non fornisce alcuna protezione. Il melanoma acrale lentigginoso è la variante proporzionalmente più comune in queste popolazioni. Il dato più preoccupante, però, è prognostico: in chi ha la pelle scura la diagnosi arriva mediamente in uno stadio più avanzato. Le ragioni si sovrappongono: una minore abitudine all’ispezione delle sedi a rischio da parte del paziente, e una soglia di sospetto talvolta ridotta anche in ambito clinico. Riconoscere questa disparità è il primo passo per correggerla.
Nascosto dai capelli e difficile da ispezionare da soli, il cuoio capelluto è una delle sedi a più alta mortalità per melanoma. Un controllo dermatologico completo deve includere anche questa zona, così come la regione plantare e la mucosa orale. Un elemento di complessità crescente, nella pratica clinica, è rappresentato dai tatuaggi. La presenza di pigmenti esogeni nel derma può mascherare alterazioni melanocitiche sottostanti o simularle, rendendo più difficile tanto l’autoispezione quanto la valutazione clinica. Sarebbe importante non tatuare aree con nevi e comunque ricordare che i nevi localizzati in aree tatuate richiedono una sorveglianza più attenta e, in presenza di dubbio diagnostico, un approfondimento strumentale.
LE IMMAGINI CHE SALVANO LA VITA – E IL POSTO GIUSTO PER LE APP
Il monitoraggio per immagini delle lesioni nel tempo è oggi uno degli strumenti più efficaci per intercettare il melanoma in fase precoce. Confrontare immagini ad alta risoluzione a distanza di mesi permette di cogliere variazioni impercettibili a occhio nudo, diagnosticando melanomi in stadio 0 o I, quando la sopravvivenza a dieci anni supera il 95%. Gli algoritmi di intelligenza artificiale dedicati all’analisi dei nevi nella pratica clinica hanno oggi una sensibilità e un’affidabilità in costante miglioramento: sono un valido supporto per lo specialista nella visita e nel follow up ma non sostituiscono la valutazione clinica, in particolare per le varianti atipiche.
Particolare attenzione va invece posta nel monitoraggio “fai da te” per immagini tramite smartphone. Il rischio principale non è che un’app sbagli in eccesso, ma che rassicuri il paziente. Il valore di questi strumenti sta nell’orientamento: spingono le persone a osservare la propria pelle con più attenzione, e questo è già qualcosa – a patto di non fermarsi lì e arrivare rapidamente al controllo e all’esperienza dello specialista.
 Stampa questa notizia
Stampa questa notizia